Najważniejsze fakty o obniżeniu pęcherza
- Najczęściej problem wynika z osłabienia dna miednicy, a nie z jednego nagłego zdarzenia.
- Objawy zwykle nasilają się przy staniu, kaszlu, dźwiganiu i pod koniec dnia.
- Nietrzymanie moczu może współistnieć, ale nie zawsze oznacza to samo mechanicznie.
- W łagodniejszych przypadkach często zaczyna się od fizjoterapii, zmiany nawyków i pessara.
- Operację rozważa się wtedy, gdy objawy są wyraźne, leczenie zachowawcze nie wystarcza albo pojawiają się trudności z opróżnianiem pęcherza.
- Niepokojące są ból, krwawienie, zatrzymanie moczu i nagłe pogorszenie.
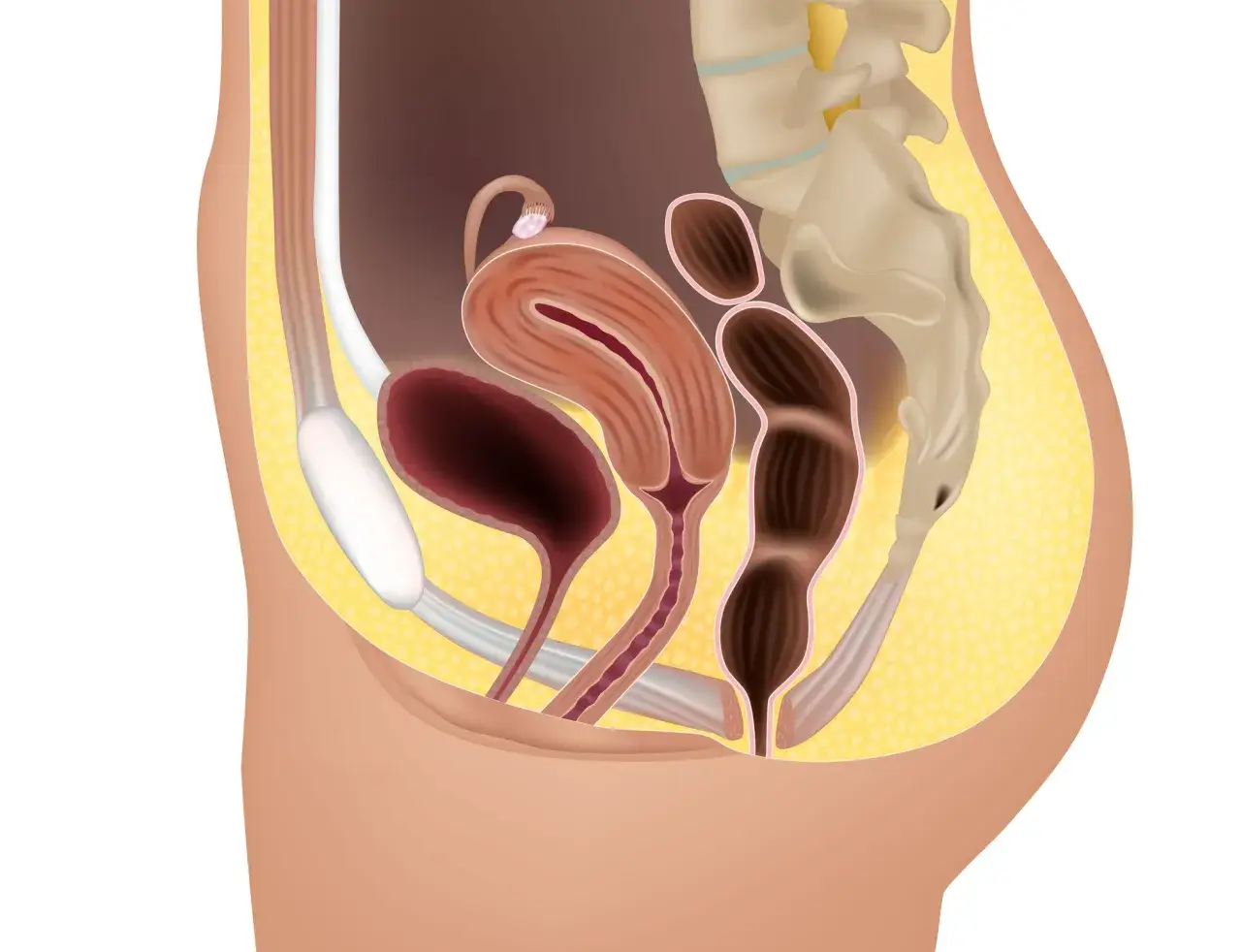
Czym naprawdę jest obniżenie pęcherza
W uproszczeniu chodzi o sytuację, w której tkanki podtrzymujące pęcherz i przednią ścianę pochwy stają się zbyt słabe, aby utrzymać je na właściwym miejscu. Pęcherz nie „wypada” nagle, tylko stopniowo zsuwa się w kierunku pochwy, a czasem uwypukla jej ścianę. To ważne rozróżnienie, bo od niego zależy dalsze postępowanie: nie leczy się samego określenia, tylko stopień obniżenia, objawy i to, jak bardzo problem wpływa na codzienne funkcjonowanie.
Z mojego punktu widzenia najczęściej myli się dwa pojęcia: samo obniżenie i pełne wypadanie. W lżejszych postaciach zmiany są mało widoczne z zewnątrz, ale już mogą dawać dyskomfort, trudność z opróżnianiem pęcherza albo uczucie nacisku w pochwie. W bardziej zaawansowanych stadiach narząd schodzi niżej, a objawy stają się trudne do zignorowania. To prowadzi do kolejnego pytania: po czym rozpoznać, że problem już się rozwija.
Objawy, których nie warto ignorować
Najbardziej typowe są dolegliwości z dołu miednicy i układu moczowego. Nie każda kobieta ma pełen zestaw objawów, ale jeśli kilka z nich zaczyna się nakładać, warto to ocenić u lekarza.
| Stopień obniżenia | Co zwykle odczuwa pacjentka | Co to oznacza praktycznie |
|---|---|---|
| I | Delikatne uczucie ciężkości, czasem brak wyraźnych dolegliwości | Zmiana może być jeszcze mało nasilona, ale daje sygnał do profilaktyki i obserwacji |
| II | Parcie, dyskomfort przy wysiłku, nasilenie po dłuższym staniu | Tu często zaczyna się leczenie zachowawcze, bo objawy są już odczuwalne na co dzień |
| III | Wyraźne uwypuklenie, uczucie „kulki” lub czegoś obcego w pochwie | Problem zwykle wymaga bardziej zdecydowanego leczenia, czasem operacyjnego |
| IV | Bardzo duże obniżenie, trudność z chodzeniem, siedzeniem lub oddawaniem moczu | To zaawansowany etap, który trzeba ocenić szybko |
Skąd bierze się osłabienie dna miednicy
Najczęściej nie ma jednego winnego. To raczej suma obciążeń, które przez lata osłabiają mięśnie, więzadła i powięź podtrzymującą narządy miednicy. Z mojego doświadczenia pacjentki najczęściej szukają jednego momentu, po którym „to się zaczęło”, a prawda bywa mniej widowiskowa i bardziej biologiczna: ciało powoli traci rezerwę podparcia.
Przeczytaj również: Kropelkowe nietrzymanie moczu u mężczyzn - Jak zatrzymać wyciek?
Najczęstsze czynniki ryzyka
- ciąża i porody drogami natury, zwłaszcza po wielu porodach lub po dużym obciążeniu tkanek,
- menopauza i spadek estrogenów, które wpływają na jakość tkanek pochwy i okolicy cewki moczowej,
- przewlekłe zaparcia i częste parcie przy wypróżnianiu,
- chroniczny kaszel, na przykład przy paleniu papierosów lub chorobach płuc,
- nadwaga i otyłość, bo zwiększają ciśnienie w jamie brzusznej,
- podnoszenie ciężarów i powtarzalne dźwiganie z wstrzymywaniem oddechu,
- wcześniejsze operacje w obrębie miednicy,
- predyspozycje genetyczne i słabsza tkanka łączna.
W praktyce bardzo często nakładają się tu dwa lub trzy czynniki naraz. Dlatego sama aktywność fizyczna nie jest ani winna, ani zbawienna z definicji, bo znaczenie ma rodzaj ruchu, technika oddychania i obciążenie tkanek. Ta perspektywa pomaga też zrozumieć, dlaczego lekarz nie ogranicza się do jednego objawu, tylko patrzy szerzej na cały obraz kliniczny.
Jak lekarz potwierdza rozpoznanie
Rozpoznanie opiera się przede wszystkim na wywiadzie i badaniu ginekologicznym. Lekarz ocenia, czy przednia ściana pochwy rzeczywiście obniża się wraz z pęcherzem, jak bardzo narząd schodzi i czy są inne współistniejące problemy, na przykład obniżenie macicy, tylnej ściany pochwy albo odbytnicy. W praktyce często używa się systemu POP-Q, czyli ustandaryzowanej oceny obniżenia narządów miednicy mniejszej, która pomaga opisać stopień zmian w sposób porównywalny między badaniami i wizytami.
W zależności od objawów lekarz może zlecić też badanie moczu, ocenę zalegania moczu po mikcji, a czasem dodatkowe badania obrazowe lub konsultację uroginekologiczną. Nie zawsze potrzeba szerokiej diagnostyki, ale bywa ona przydatna wtedy, gdy objawy są mieszane, nawracają infekcje albo dochodzi do trudności z opróżnianiem pęcherza. Czasem obraz w gabinecie jest ważniejszy niż nazwa rozpoznania, bo to on mówi, jak pilne jest leczenie i w którą stronę je prowadzić.
Doświadczenie podpowiada mi jeszcze jedną rzecz: jeśli pacjentka mówi o wyciekach moczu, trzeba od razu ustalić, czy problem dotyczy wysiłku, nagłego parcia czy obu mechanizmów naraz. To prowadzi do części, która jest najczęściej pomijana, a w praktyce bardzo ważna: związku z nietrzymaniem moczu.
Dlaczego często pojawia się też nietrzymanie moczu
Obniżenie pęcherza i nietrzymanie moczu często występują razem, ale nie są tym samym problemem. U jednej kobiety dominują wycieki przy kaszlu, śmiechu lub wysiłku, u innej nagłe, trudne do opanowania parcie, a u jeszcze innej mieszany obraz, czyli oba typy dolegliwości jednocześnie. Mechanicznie ma to sens: kiedy podparcie pęcherza i cewki moczowej słabnie, układ nie pracuje tak stabilnie jak wcześniej.Warto zwrócić uwagę na trzy scenariusze:
- nietrzymanie wysiłkowe - wyciek pojawia się przy kaszlu, kichaniu, podnoszeniu czegoś ciężkiego lub bieganiu,
- nietrzymanie z naglącego parcia - najpierw pojawia się silna potrzeba pójścia do toalety, a dopiero potem wyciek,
- problemy z opróżnianiem - mocz leci słabiej, trzeba dłużej siedzieć na toalecie albo zostaje uczucie niepełnego opróżnienia.
Ta różnica ma znaczenie, bo każda z tych sytuacji może wymagać trochę innego postępowania. Jeśli ktoś leczy tylko „popuszczanie moczu”, a pomija obniżenie tkanek, efekt bywa połowiczny. Z drugiej strony sam cystocele nie tłumaczy automatycznie każdego wycieku, więc diagnoza musi być konkretna, a nie ogólnikowa. Na tym etapie najważniejsze jest dobranie leczenia do nasilenia objawów, a nie do samej nazwy rozpoznania.
Jakie leczenie ma sens przed operacją
W łagodniejszych i umiarkowanych przypadkach nie zaczynałabym od skalpela. Najpierw liczy się leczenie zachowawcze, bo ono może zmniejszyć objawy, poprawić komfort i opóźnić albo nawet wyeliminować potrzebę zabiegu. Kluczowe jest jednak to, że ćwiczenia i zmiana nawyków działają wtedy, gdy są dobrze dobrane. Samodzielne, przypadkowe „zaciskanie” nie zawsze daje efekt, a czasem wręcz pogarsza napięcia w obrębie miednicy.
| Metoda | Kiedy ma sens | Ograniczenia |
|---|---|---|
| Fizjoterapia uroginekologiczna | Przy łagodnych i umiarkowanych objawach, także po porodzie i w początkowych stadiach obniżenia | Wymaga regularności i właściwej techniki, a poprawa nie zawsze jest szybka |
| Pessar | Gdy chce się uniknąć operacji, odroczyć ją albo kiedy zabieg jest niewskazany | Wymaga dopasowania, kontroli i akceptacji ciała obcego w pochwie |
| Modyfikacja nawyków | Przy zaparciach, dźwiganiu, nadwadze, przewlekłym kaszlu i nawracającym parciu | Sama w sobie zwykle nie wystarcza, jeśli obniżenie jest już wyraźne |
| Miejscowy estrogen | U kobiet po menopauzie, gdy dochodzi suchość, ścieńczenie tkanek i większa podatność na podrażnienia | Nie „podnosi” pęcherza, a jedynie poprawia warunki tkanek i komfort |
| Obserwacja | Gdy objawy są niewielkie i nie przeszkadzają w życiu codziennym | Wymaga czujności, żeby nie przeoczyć progresji |
Pessar to praktyczne rozwiązanie, ale nie magiczne. Najczęściej sprawdza się u kobiet, które chcą uniknąć operacji, mają przeciwwskazania do zabiegu albo potrzebują czasu, żeby poukładać leczenie po porodzie czy przed planowaną operacją. Z kolei fizjoterapia najlepiej działa wtedy, gdy obejmuje nie tylko mięśnie dna miednicy, ale też oddech, postawę, pracę brzucha i naukę bezpiecznego parcia. Gdy to nie wystarcza, rozmowa schodzi na zabieg, ale nie u każdej kobiety jest on pierwszym wyborem.
Kiedy operacja daje najlepszy efekt
Operację rozważa się wtedy, gdy objawy są wyraźne, leczenie zachowawcze nie daje poprawy albo dochodzi do problemów funkcjonalnych, takich jak trudność z oddawaniem moczu, częste infekcje, uczucie zalegania moczu czy bardzo nasilone uwypuklenie tkanek. W praktyce znaczenie ma nie tylko stopień obniżenia, ale też to, jak bardzo dolegliwości przeszkadzają w chodzeniu, pracy, współżyciu i zwykłym funkcjonowaniu.
Najczęściej wykonuje się zabiegi naprawcze przedniej ściany pochwy, czasem połączone z korektą innych obniżeń w obrębie miednicy. Celem jest przywrócenie lepszego podparcia, a nie tylko „schowanie” objawu. Trzeba jednak uczciwie powiedzieć, że operacja nie kasuje przyczyny na zawsze. Jeśli po zabiegu wraca dźwiganie, zaparcia, przewlekły kaszel albo nadmierne ciśnienie w brzuchu, ryzyko nawrotu rośnie.
Rekonwalescencja zwykle trwa kilka tygodni i w tym czasie trzeba ograniczyć ciężki wysiłek, dźwiganie i wszystko to, co zwiększa ciśnienie w jamie brzusznej. To właśnie dlatego decyzja o zabiegu powinna być dobrze przemyślana, a nie podjęta wyłącznie na podstawie jednego gorszego dnia. Po operacji duże znaczenie ma codzienna profilaktyka, bo to ona zmniejsza ryzyko nawrotu.
Co robić na co dzień, żeby nie pogarszać objawów
Na co dzień najbardziej pomaga zmniejszenie tego, co stale dociska dno miednicy. Brzmi prosto, ale w praktyce oznacza kilka konkretnych nawyków, które naprawdę robią różnicę. Ja zwykle patrzę na nie jak na „odciążenie tkanek” zamiast na ogólną poprawę stylu życia, bo to bardziej trafnie pokazuje cel.
- Leczyć zaparcia i nie parć na siłę podczas wypróżnienia.
- Przy kaszlu, alergii lub paleniu papierosów zająć się przyczyną przewlekłego kaszlu.
- Podnosić cięższe przedmioty na wydechu, bez wstrzymywania oddechu.
- Unikać ćwiczeń brzucha i treningów z dużym tłocznią brzuszną, jeśli nasilają objawy.
- Rozważyć redukcję masy ciała, jeśli nadwaga wyraźnie zwiększa dolegliwości.
- Nie odkładać fizjoterapii uroginekologicznej, jeśli objawy już się utrwalają.
- W okresie menopauzy omówić z lekarzem leczenie poprawiające kondycję tkanek pochwy.
Najczęstszy błąd? Czekanie, aż problem stanie się naprawdę uciążliwy. Drugi błąd to próba „naprawienia wszystkiego” samymi ćwiczeniami, bez oceny, czy dno miednicy jest bardziej osłabione, przeciążone, czy po prostu źle używane w codziennym ruchu. Jeśli objawy już przeszkadzają w zwykłym dniu, lepiej ustawić sobie konkretny plan działania, zamiast liczyć na to, że sprawa sama się wyciszy.
Co warto zrobić teraz, jeśli objawy już przeszkadzają
Najrozsądniejszy pierwszy krok to umówienie wizyty u ginekologa albo uroginekologa i opisanie objawów tak konkretnie, jak się da: kiedy pojawiają się wycieki, czy jest uczucie ciężkości, czy mocz oddaje się trudniej, czy problem nasila się po wysiłku. Jeśli możesz, zanotuj przez kilka dni, w jakich sytuacjach dolegliwości są największe. Taki prosty zapis często przyspiesza trafne rozpoznanie i pomaga od razu dobrać lepsze leczenie.
Ja w takiej sytuacji nie czekałabym biernie, zwłaszcza jeśli dochodzi ból, krwawienie, zatrzymanie moczu, nawracające infekcje albo nagłe nasilenie objawów po porodzie czy operacji. Im wcześniej problem zostanie nazwany i oceniony, tym większa szansa, że da się go opanować bez niepotrzebnego przeciągania leczenia. A przy obniżeniu pęcherza to właśnie czas, regularność i dobre dopasowanie terapii decydują o tym, czy objawy się cofną, czy będą stopniowo narastać.

