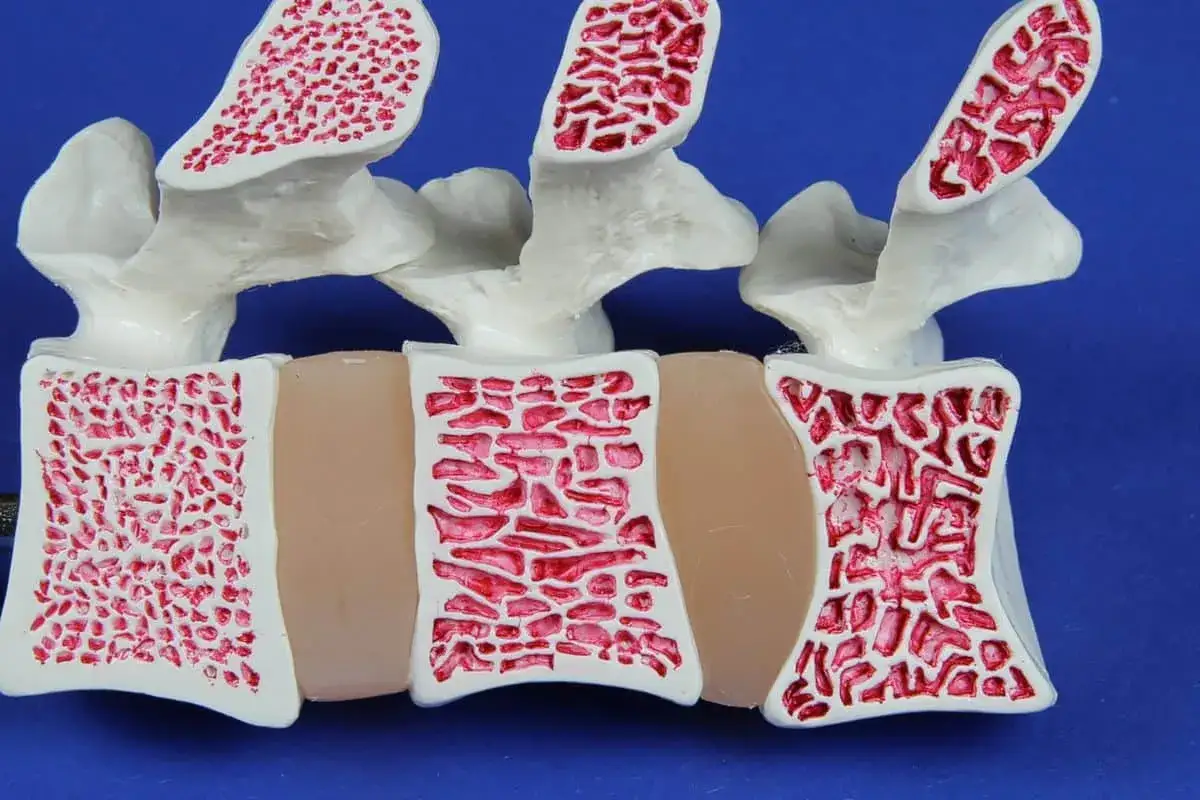
Kruchość kości najczęściej oznacza spadek gęstości mineralnej i gorszą jakość tkanki kostnej, przez co nawet niewielki upadek może skończyć się złamaniem. W praktyce najczęściej chodzi o osteopenię albo osteoporozę, ale przyczyn osłabienia szkieletu bywa więcej: od niedoboru witaminy D i małej aktywności po leczenie sterydami. Poniżej porządkuję to tak, jak patrzy na to ortopedia i rehabilitacja: co powinno zaniepokoić, jak potwierdza się rozpoznanie, co realnie pomaga i jak zmniejszyć ryzyko kolejnych urazów.
Najważniejsze informacje o osłabieniu kości
- Najczęściej problem rozwija się po cichu, bez wyraźnych objawów, aż do pierwszego złamania.
- Osteopenia oznacza obniżoną masę kostną, a osteoporoza to stan wyraźnie zwiększający ryzyko złamań.
- Rozpoznanie opiera się głównie na densytometrii DXA, czasem uzupełnianej oceną ryzyka złamania i badaniami laboratoryjnymi.
- Leczenie działa najlepiej wtedy, gdy łączy leki, ruch, rehabilitację i korektę diety.
- Po złamaniu nie wystarcza sam odpoczynek - potrzebny jest plan odbudowy sprawności i zapobiegania upadkom.
Co naprawdę oznacza osłabienie kości
Ja zaczynałbym od prostego rozróżnienia: kość może być po prostu „słabsza” albo już chora w stopniu, który znacząco podnosi ryzyko złamań. W pierwszym przypadku mówimy zwykle o osteopenii, w drugim o osteoporozie. Oba stany wiążą się z obniżoną gęstością mineralną kości, ale w osteoporozie dochodzi już także do pogorszenia mikroarchitektury, czyli wewnętrznej „siatki” kości.
To ważne, bo sama liczba z badania nie mówi jeszcze wszystkiego. Kość może wyglądać względnie dobrze w densytometrii, a i tak pękać łatwo, jeśli jej jakość jest obniżona lub jeśli w grę wchodzi wysoki upadkowy komponent ryzyka. Właśnie dlatego lekarz patrzy nie tylko na wynik, ale też na wiek, przebyte złamania, leki i choroby współistniejące.
| Stan | Co zwykle pokazuje DXA | Dlaczego to ma znaczenie |
|---|---|---|
| Prawidłowa gęstość | T-score powyżej -1,0 | Ryzyko złamań jest mniejsze, choć nie zerowe |
| Osteopenia | T-score od -1,0 do -2,5 | To sygnał ostrzegawczy, który wymaga korekty stylu życia i kontroli |
| Osteoporoza | T-score -2,5 i mniej | Ryzyko złamania rośnie wyraźnie i często potrzebne jest leczenie |
W praktyce liczy się jeszcze jedno: złamanie niskoenergetyczne, czyli takie po upadku z własnej wysokości albo po urazie, który u zdrowej osoby nie powinien złamać kości. Jeśli już do niego doszło, temat nie dotyczy wyłącznie „profilaktyki na przyszłość” - trzeba szukać przyczyny i działać szerzej. To naturalnie prowadzi do pytania, skąd ten problem bierze się najczęściej.
Skąd bierze się problem i kto jest najbardziej narażony
Kość stale się przebudowuje. Jeżeli proces rozpadu zaczyna wyprzedzać odbudowę, masa kostna spada, a struktura staje się bardziej podatna na uszkodzenie. Do tego nie dochodzi przypadkiem - zwykle nakłada się kilka czynników, z których część jest niemodyfikowalna, a część da się ograniczyć.
Czynniki, na które nie masz wpływu
Do tej grupy należą przede wszystkim wiek, płeć żeńska po menopauzie, obciążenie rodzinne oraz wcześniejsze złamania. Ryzyko rośnie też u osób bardzo szczupłych, bo niska masa ciała często idzie w parze z niższą masą kostną. Jeśli ktoś miał już złamanie biodra, kręgosłupa albo nadgarstka po niewielkim urazie, traktuję to zawsze jako mocny sygnał alarmowy.Czynniki, które można ograniczyć
- mała aktywność fizyczna i długie unieruchomienie,
- palenie tytoniu,
- regularne nadużywanie alkoholu,
- zbyt mała podaż wapnia, białka i witaminy D,
- niektóre leki, zwłaszcza glikokortykosteroidy stosowane przewlekle,
- choroby wtórne, takie jak nadczynność tarczycy, celiakia, przewlekła choroba nerek, reumatoidalne zapalenie stawów czy hipogonadyzm.
Przy długotrwałej terapii sterydowej albo chorobie przewlekłej nie zakładam, że „to po prostu wiek”. W takich sytuacjach problem z kośćmi może być wtórny, a to zmienia zarówno diagnostykę, jak i leczenie. Z tego powodu warto zwrócić uwagę na objawy, które często są zbyt łatwo bagatelizowane.
Jakie objawy powinny zwrócić uwagę
NFZ słusznie przypomina, że osteoporoza długo potrafi nie dawać żadnych wyraźnych sygnałów. I właśnie to jest podstępne: wiele osób orientuje się dopiero po złamaniu. Jeśli już pojawiają się dolegliwości, najczęściej są niespecyficzne, więc łatwo je zrzucić na przeciążenie albo zwykły ból pleców.
- złamanie po niewielkim urazie lub po upadku z własnej wysokości,
- nawracający ból pleców, szczególnie po lekkim wysiłku,
- stopniowa utrata wzrostu,
- zaokrąglenie pleców i zmiana postawy ciała,
- ból w obrębie biodra, nadgarstka lub żeber po pozornie małym urazie,
- coraz większa niepewność chodu i lęk przed upadkiem.
Warto pamiętać, że ból kręgosłupa sam w sobie nie przesądza o osteoporozie, ale jeśli łączy się z utratą wzrostu albo nowym złamaniem, nie ma sensu czekać. To właśnie wtedy diagnostyka daje największą wartość, bo pozwala odróżnić zwykłe przeciążenie od problemu wymagającego leczenia.
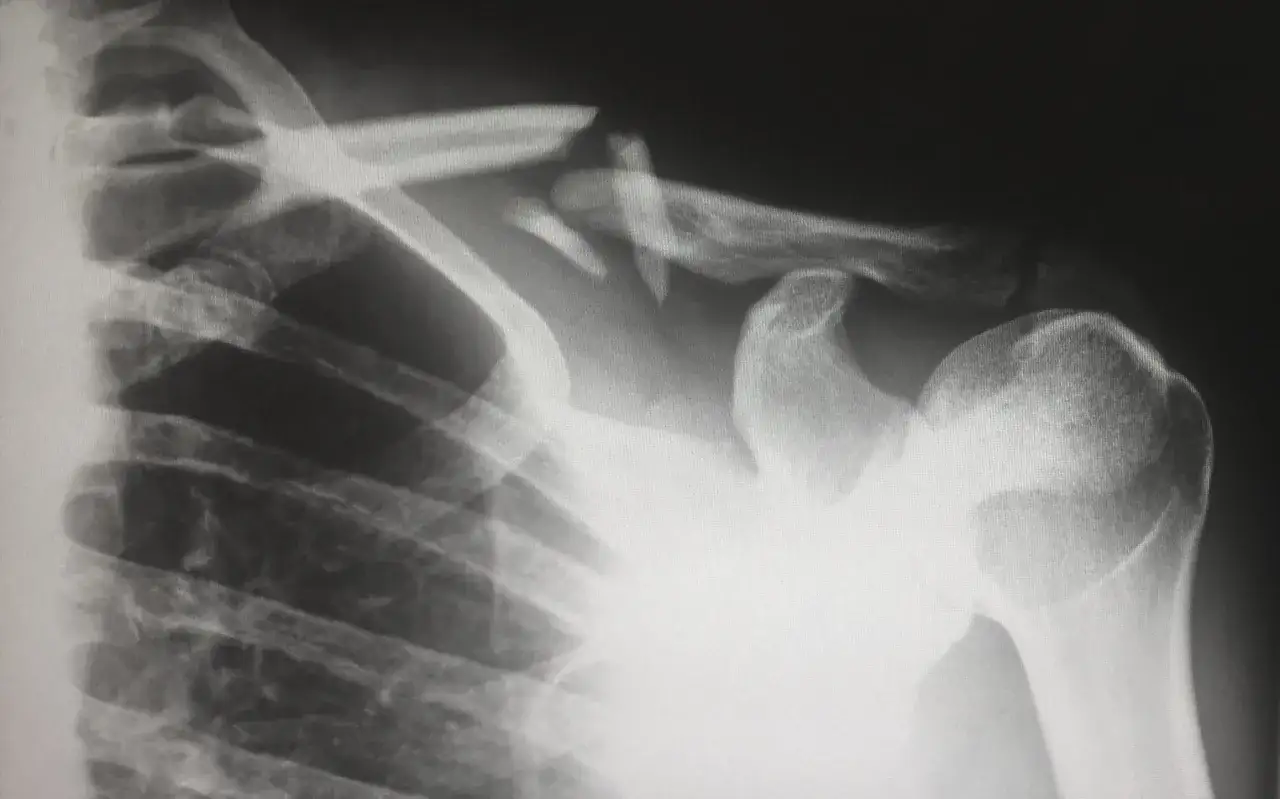
Jak potwierdza się rozpoznanie
Podstawą jest densytometria DXA, czyli badanie gęstości mineralnej kości. Zwykle ocenia się biodro i odcinek lędźwiowy kręgosłupa, bo to miejsca szczególnie ważne dla ryzyka złamań. Badanie jest bezbolesne, nieinwazyjne i trwa zazwyczaj kilkanaście minut.
| Badanie | Po co się je wykonuje | Co warto z niego wyczytać |
|---|---|---|
| DXA | Pomiar gęstości mineralnej kości | T-score pomaga ocenić, czy masa kostna jest prawidłowa, obniżona czy już osteoporotyczna |
| FRAX | Szacowanie 10-letniego ryzyka złamania | Uwzględnia wiek, przebyte złamania, palenie, glikokortykosteroidy i inne czynniki |
| RTG lub ocena kręgów | Wykrywanie cichych złamań | Pomaga znaleźć złamania, które mogły nie dawać wyraźnych objawów |
| Badania krwi | Szukanie przyczyny wtórnej | W zależności od sytuacji ocenia się m.in. wapń, witaminę D, PTH, TSH, morfologię i funkcję nerek |
IOF podkreśla, że samo BMD nie wyjaśnia całego ryzyka, bo znaczenie ma też historia złamań i ogólne obciążenie pacjenta. Z tego powodu nie zawsze trzeba czekać na wynik „-2,5”, żeby podjąć leczenie - przy złamaniu niskoenergetycznym albo bardzo wysokim ryzyku decyzja bywa szybsza. U młodszych osób i kobiet przed menopauzą interpretacja wyników wygląda zresztą inaczej, więc tu nie wolno mechanicznie stosować jednego schematu do wszystkich.
Po rozpoznaniu najważniejsze pytanie brzmi już nie „czy”, tylko „jak leczyć, żeby naprawdę zmniejszyć ryzyko kolejnego złamania”.
Leczenie, które realnie zmniejsza ryzyko złamań
Skuteczne leczenie osteoporozy nie polega na jednym suplemencie. Najczęściej łączy farmakoterapię, poprawę diety, ruch i kontrolę czynników ryzyka. W praktyce najwięcej zależy od tego, czy pacjent ma już złamanie, jak duże jest ryzyko upadku i czy przyczyną są również inne choroby.
Farmakoterapia
Do najczęściej stosowanych grup należą leki antyresorpcyjne, które hamują nadmierny rozpad kości, oraz leki anaboliczne, które pobudzają tworzenie nowej tkanki kostnej. Dobór preparatu zależy od ryzyka złamań, funkcji nerek, tolerancji przewodu pokarmowego i chorób towarzyszących. Nie każdemu służy ten sam schemat, dlatego samodzielne „leczenie się” suplementami zwykle daje znacznie mniej niż pacjenci się spodziewają.
Przed częścią terapii warto też zadbać o stan jamy ustnej i uzębienia, bo przy niektórych lekach ma to znaczenie praktyczne. To drobny szczegół, który w realnym leczeniu robi różnicę.
Przeczytaj również: Sztywne uda? Rozciąganie mięśnia czworogłowego uda - 4 ćwiczenia
Opieka ortopedyczna po złamaniu
Jeśli do złamania już doszło, ortopeda ocenia nie tylko sam uraz, ale też to, jak szybko można bezpiecznie wrócić do obciążania kończyny, chodzenia i codziennej aktywności. Celem nie jest „przeczekać aż się zrośnie”, tylko ograniczyć ból, zapobiec utracie mięśni i od razu zmniejszać ryzyko kolejnego upadku. To właśnie tutaj rehabilitacja zaczyna się zyskiwać największe znaczenie.
Bez ruchu i bez planu odzyskiwania sprawności nawet skuteczny lek nie wykorzysta swojego pełnego potencjału. Dlatego kolejny krok to dobrze ustawiona rehabilitacja.
Rehabilitacja po złamaniu i bezpieczny ruch na co dzień
W rehabilitacji kości nie chodzi o „oszczędzanie się” przez wiele miesięcy. Chodzi o ruch dobrany do stanu chorego. U większości osób korzystne są ćwiczenia obciążeniowe, trening siłowy, ćwiczenia równowagi i praca nad postawą. Dla starszych dorosłych dobrym punktem odniesienia jest około 150 minut ruchu tygodniowo, ale przy osteoporozie plan trzeba dopasować indywidualnie, najlepiej z fizjoterapeutą.
- Ćwiczenia obciążeniowe - marsz, schody, spokojny marszobieg, nordic walking, jeśli stan pozwala.
- Trening siłowy - wzmacnia mięśnie, a silniejsze mięśnie lepiej chronią kości i stawy.
- Trening równowagi - zmniejsza ryzyko upadków, które są bezpośrednim wyzwalaczem wielu złamań.
- Ćwiczenia posturalne - pomagają przy zaokrągleniu pleców i chronią kręgosłup.
Przy złamaniach kręgów szczególnie ważna jest ostrożność przy głębokich skłonach, gwałtownych skrętach tułowia i dźwiganiu na siłę. Z kolei samo chodzenie, choć bardzo wartościowe, zwykle nie wystarcza jako jedyny bodziec dla kości. Dobrze prowadzona rehabilitacja ma jeszcze jedną zaletę: uczy bezpiecznych wzorców ruchu, które przydają się później każdego dnia.
Skoro ruch jest tak ważny, trzeba od razu dopowiedzieć, co powinno znaleźć się na talerzu i które nawyki naprawdę pomagają kościom, a które tylko wyglądają zdrowo na papierze.
Jedzenie i nawyki, które wzmacniają kości
Przy osłabieniu kości największą różnicę robią trzy rzeczy: odpowiednia ilość wapnia, sensowna podaż witaminy D i regularna aktywność. Wapń najlepiej dostarczać z jedzenia - nabiału, twarogu, kefiru, jogurtu, ryb jedzonych z ośćmi, niektórych napojów roślinnych fortyfikowanych wapniem oraz wybranych warzyw. W praktyce dorośli zwykle potrzebują około 1000-1200 mg wapnia na dobę, ale ostateczna ilość zależy od wieku, diety i zaleceń lekarskich.
Witamina D jest równie istotna, bo bez niej wapń słabiej się wchłania. U wielu dorosłych, zwłaszcza starszych i mało przebywających na słońcu, suplementacja bywa potrzebna, ale dawkę najlepiej dobrać do wyniku 25(OH)D i całego obrazu klinicznego. Nie traktuję tu suplementu jako automatycznego rozwiązania - działa wtedy, gdy naprawdę uzupełnia niedobór, a nie maskuje błędy w diecie.
- Jedz regularnie produkty bogate w wapń, zamiast nadrabiać wszystko tabletką.
- Dbaj o białko, bo mięśnie i kości wspierają się nawzajem.
- Nie pal papierosów - to jeden z najsłabszych dla kości nawyków.
- Ogranicz alkohol, szczególnie jeśli zdarzają się upadki lub zaburzenia równowagi.
- Uważaj na szpinak jako „źródło wapnia” - ma go sporo, ale szczawiany utrudniają wykorzystanie tego minerału.
To wszystko brzmi prosto, ale efekt zwykle zależy od konsekwencji. Samo „zdrowe odżywianie od poniedziałku” nie odwróci problemu, jeśli w tle nadal działa lek sterydowy, brak ruchu i częste upadki. Dlatego trzeba też wiedzieć, kiedy nie zwlekać z wizytą.
Czego nie robić i kiedy nie zwlekać z wizytą
Najczęstszy błąd to czekanie, aż ból „sam przejdzie”, albo liczenie, że wystarczy wapń i kilka spacerów. Przy takim podejściu łatwo przegapić złamanie kręgu, odsunąć w czasie diagnostykę i zapłacić za to kolejnym urazem. Nie ignorowałbym też sytuacji, w której ktoś po prostu zaczyna coraz częściej się potykać - to nie jest drobiazg, tylko realny czynnik złamania.
- Nie przyjmuj dużych dawek suplementów bez oceny diety i badań.
- Nie odkładaj diagnostyki po złamaniu po lekkim urazie.
- Nie zakładaj, że ból kręgosłupa po menopauzie jest „normalny”.
- Nie wracaj od razu do intensywnego treningu po złamaniu bez zgody specjalisty.
- Nie lekceważ przewlekłej terapii sterydowej, bo wymaga kontroli kości.
Pilnej oceny wymaga nagły ból pleców po małym wysiłku, wyraźna utrata wzrostu, nowe zgarbienie sylwetki, złamanie biodra, nadgarstka lub kręgu po niewielkim urazie oraz sytuacja, w której upadki zaczynają się powtarzać. W takich przypadkach nie ma sensu czekać na kolejną wizytę kontrolną - trzeba działać od razu. To prowadzi do ostatniej rzeczy, o której chciałbym powiedzieć wprost: co daje najlepszy efekt w dłuższej perspektywie.
Co daje najlepszy efekt, gdy chcesz zatrzymać utratę masy kostnej
Najlepsze rezultaty daje połączenie kilku elementów naraz: rozpoznanie przyczyny, leczenie dobrane do ryzyka złamań, codzienny ruch, trening równowagi i porządek w diecie. W praktyce to podejście działa lepiej niż pojedynczy suplement, przypadkowy spacer czy okazjonalna rehabilitacja. Kości odpowiadają na konsekwencję, a nie na jednorazowy zryw.
- Najpierw usuń lub ogranicz przyczynę wtórną, jeśli taka istnieje.
- Leków nie oceniaj po tygodniu, tylko po miesiącach i po zmniejszeniu ryzyka złamań.
- Ćwicz tak, by wzmacniać siłę, równowagę i postawę, a nie tylko „spalić kalorie”.
- W domu ogranicz poślizgnięcia, potknięcia i złe oświetlenie, bo to realnie zmniejsza liczbę upadków.
Jeśli podejrzewasz kruchość kości, potraktuj to jako sygnał do diagnostyki, a nie coś, co samo minie. Im szybciej połączysz badanie, leczenie i rehabilitację, tym większa szansa na to, że kości pozostaną stabilne, a kolejne złamanie nie stanie się początkiem długiego problemu.