Najważniejsze informacje o urodynamice w jednym miejscu
- Urodynamika ocenia, jak pęcherz magazynuje i oddaje mocz oraz czy cewka i zwieracze działają prawidłowo.
- Najczęściej zleca się ją przy nietrzymaniu moczu, naglących parciach, trudnościach z mikcją albo po operacjach urologicznych i ginekologicznych.
- Badanie zwykle trwa około 30-45 minut, a jego celem jest pomiar ciśnień, przepływu i pracy mięśni, a nie „obejrzenie” pęcherza od środka.
- Przygotowanie zależy od placówki, ale często obejmuje badanie moczu, brak infekcji, wypełniony pęcherz i listę przyjmowanych leków.
- Dyskomfort bywa możliwy, jednak poważne powikłania są rzadkie; po badaniu warto obserwować objawy infekcji i pić więcej płynów.
- W prostym, jednoznacznym nietrzymaniu wysiłkowym pełna diagnostyka nie zawsze jest potrzebna, ale w przypadkach złożonych bywa bardzo pomocna.
Na czym polega badanie urodynamiczne i co faktycznie mierzy
W praktyce patrzę na tę diagnostykę jak na sprawdzenie „mechaniki” dolnych dróg moczowych. Lekarz ocenia, jak pęcherz napełnia się, kiedy pojawia się parcie, jak przebiega opróżnianie i czy cewka moczowa zamyka się tak, jak powinna. W grę wchodzą m.in. ciśnienie w pęcherzu, przepływ moczu, aktywność mięśnia wypieracza, czyli skurczowej warstwy ściany pęcherza, oraz ilość moczu pozostająca po mikcji.
To dlatego urodynamika jest tak przydatna przy nietrzymaniu moczu, ale też przy problemach z rozpoczęciem oddawania moczu, słabym strumieniu, uczuciu niepełnego opróżnienia czy częstych parciach. Nie zastępuje wywiadu ani badania fizykalnego, tylko doprecyzowuje to, czego nie da się ocenić „na oko”.
Najprościej mówiąc: jeśli objawy sugerują, że pęcherz działa nie tak, jak powinien, ta diagnostyka pokazuje, czy problem dotyczy magazynowania, opróżniania, czy kontroli wypływu moczu. To ważne rozróżnienie, bo od niego zależy dalsze leczenie. Następny krok to pytanie, kiedy lekarz rzeczywiście kieruje na takie badanie.
Kiedy lekarz zleca urodynamikę przy nietrzymaniu moczu
Nie zleca się jej każdemu automatycznie. Ja traktuję ją raczej jako badanie drugiego etapu, gdy podstawowa ocena nie wystarcza albo trzeba precyzyjnie zaplanować leczenie. Najczęstsze wskazania to nietrzymanie moczu o niejasnym mechanizmie, objawy mieszane, naglące parcia, problemy po operacjach oraz podejrzenie pęcherza neurogennego, czyli pęcherza pracującego nieprawidłowo z powodu uszkodzenia układu nerwowego.Badanie bywa szczególnie pomocne, gdy:
- objawy nie pasują do jednego, prostego rozpoznania,
- pacjent ma jednocześnie parcia naglące i wysiłkowe popuszczanie moczu,
- występują trudności z opróżnieniem pęcherza albo zaleganie moczu,
- planowane jest leczenie operacyjne i trzeba lepiej ocenić ryzyko niepowodzenia lub zatrzymania moczu,
- po wcześniejszym zabiegu objawy wracają albo zmieniają charakter.
W prostym, jednoznacznym wysiłkowym nietrzymaniu moczu lekarz nie zawsze potrzebuje pełnej urodynamiki przed leczeniem. Z kolei przy obrazie mieszanym, po operacjach lub przy współistniejących zaburzeniach neurologicznych zyskuje ona realną wartość diagnostyczną. To prowadzi do kolejnej ważnej kwestii: jak przygotować się tak, żeby wynik był wiarygodny.
Jak przygotować się do badania i nie zepsuć wyniku
Tu liczy się prostota i trzymanie się zaleceń z konkretnej placówki, bo szczegóły potrafią się różnić. Najczęściej pacjent dostaje instrukcję, żeby przed terminem wykonać ogólne badanie moczu, wykluczyć infekcję, zgłosić przyjmowane leki i zgłosić się z pęcherzem wypełnionym, ale nie przepełnionym.
W praktyce warto sprawdzić kilka rzeczy:
- czy potrzebne jest aktualne badanie moczu albo posiew,
- czy trzeba być na czczo, czy wystarczy lekki posiłek,
- czy lekarz zaleca czasowe odstawienie leków wpływających na pracę pęcherza,
- czy pęcherz ma być pełny w określonym stopniu,
- czy należy przynieść kartę mikcji, wypisy, skierowanie i zgodę na badanie.
Najczęstszy błąd to przyjście z objawami zakażenia dróg moczowych albo całkowicie opróżnionym pęcherzem, choć placówka zalecała odwrotnie. Wtedy wynik może być mniej przydatny albo termin trzeba przesunąć. W tle zostaje jeszcze pytanie, jak samo badanie wygląda od strony praktycznej i czy rzeczywiście jest tak nieprzyjemne, jak wielu pacjentów się obawia.
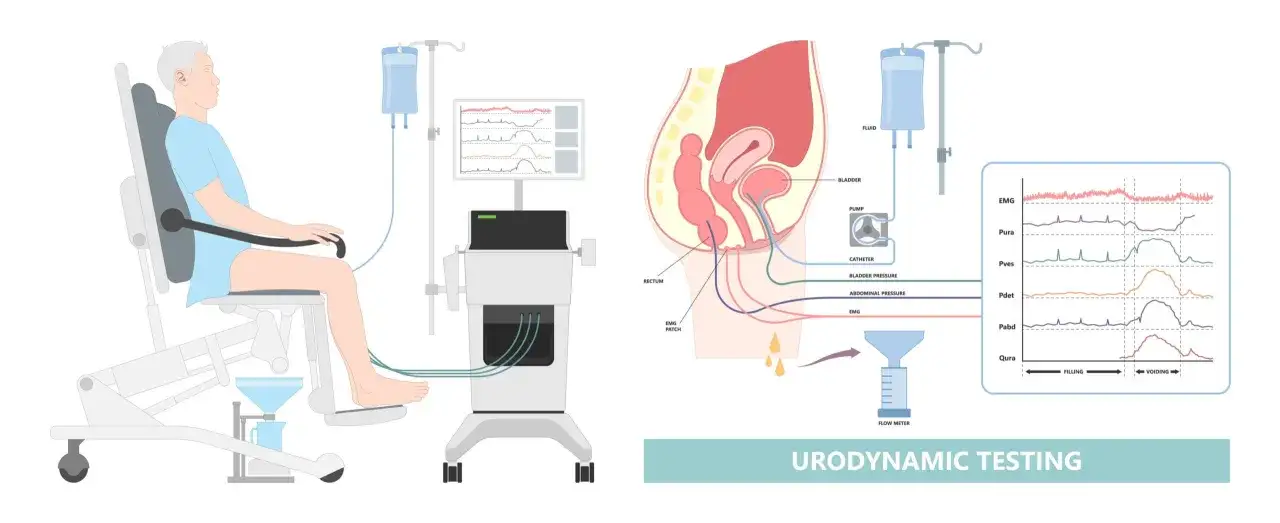
Jak przebiega samo badanie krok po kroku
W gabinecie zwykle rozpoczyna się od rozmowy i omówienia dolegliwości. Potem pacjent trafia na fotel lub leżankę, zakłada się cienkie cewniki pomiarowe, a pęcherz stopniowo wypełnia płynem. Dzięki temu można obserwować, kiedy pojawia się parcie, jak zachowuje się wypieracz i czy mocz nie ucieka przy wzroście ciśnienia w jamie brzusznej.
To badanie często obejmuje kilka elementów jednocześnie: uroflowmetrię, czyli pomiar szybkości wypływu moczu, pomiar zalegania po mikcji, cystometrię, czyli ocenę ciśnienia i pojemności pęcherza podczas napełniania, oraz ocenę ciśnienia w cewce i w obrębie brzucha. Brzmi to skomplikowanie, ale w praktyce chodzi o bardzo logiczną sekwencję: najpierw zobaczyć, ile i jak szybko mocz wypływa, potem ocenić magazynowanie, a na końcu sprawdzić fazę opróżniania.
Typowy czas trwania to około 30-45 minut, choć przy bardziej rozbudowanej diagnostyce może się wydłużyć. U dorosłych zwykle nie stosuje się znieczulenia ogólnego ani sedacji, bo badanie wymaga świadomego odczuwania parcia i dyskomfortu. Dla wielu osób najbardziej odczuwalne jest samo cewnikowanie, a nie późniejsza faza pomiaru. Po tym etapie naturalnie pojawia się pytanie o bezpieczeństwo i możliwe dolegliwości po badaniu.
Czy to badanie boli i jakie ma ograniczenia
U większości pacjentów nie jest to procedura bolesna, ale bywa nieprzyjemna. Najczęściej pojawia się uczucie pieczenia, chwilowy dyskomfort przy oddawaniu moczu albo lekki ból pod koniec badania. Zdarza się też niewielki krwiomocz, który zwykle ustępuje w ciągu 24-48 godzin.
Ryzyko powikłań jest niewielkie, ale nie zerowe. Najważniejsze to infekcja dróg moczowych, przejściowe podrażnienie cewki i krótkotrwałe trudności po cewnikowaniu. Dlatego po badaniu warto pić więcej płynów przez resztę dnia i obserwować, czy nie pojawia się gorączka, dreszcze, narastające pieczenie albo pogorszenie samopoczucia.W praktyce najważniejsze ograniczenie jest inne: urodynamika pokazuje stan w konkretnym dniu i w kontrolowanych warunkach, więc nie zawsze odtwarza dokładnie codzienne objawy pacjenta. Dlatego najlepiej działa razem z wywiadem, dzienniczkiem mikcji, badaniem ogólnym moczu i ewentualnie USG. To dobry moment, by porównać ją z innymi testami, które często pojawiają się w diagnostyce pęcherza.
Jak odróżnić ją od uroflowmetrii, USG i cystoskopii
Wiele osób wrzuca wszystkie badania „od pęcherza” do jednego worka, a to błąd. Każde z nich odpowiada na inne pytanie. Uroflowmetria pokazuje przede wszystkim przepływ moczu, USG ocenia anatomię i zaleganie po mikcji, a cystoskopia pozwala obejrzeć wnętrze pęcherza i cewki od środka.
| Badanie | Co ocenia | Kiedy bywa szczególnie przydatne |
|---|---|---|
| Uroflowmetria | Prędkość i kształt strumienia moczu | Przy słabym strumieniu, przerywanym oddawaniu moczu, podejrzeniu przeszkody |
| USG układu moczowego | Anatomię, zaleganie po mikcji, czasem kamienie lub poszerzenie dróg moczowych | Gdy trzeba ocenić budowę i podstawowe parametry bez inwazyjności |
| Cystoskopia | Wnętrze cewki i pęcherza | Przy krwiomoczu, podejrzeniu zmian błony śluzowej, kamicy, zwężeń lub ciał obcych |
| Urodynamika | Ciśnienia, pojemność, pracę wypieracza, zwieraczy i mechanizm wycieku | Gdy trzeba wyjaśnić nietrzymanie moczu lub problem z opróżnianiem pęcherza |
To porównanie dobrze pokazuje, dlaczego sama nazwa badania nie wystarcza do decyzji. Jeśli objawem jest wyłącznie popuszczanie przy kaszlu, lekarz może zacząć od prostszej diagnostyki; jeśli do tego dochodzi zaleganie, częste parcia albo planowana operacja, wartość pełniejszej oceny rośnie. Na końcu zostaje pytanie najważniejsze z perspektywy pacjenta: co tak naprawdę daje ten wynik w leczeniu.
Kiedy ten wynik naprawdę zmienia decyzję o leczeniu
Największą wartość widzę wtedy, gdy objawy są mieszane albo obraz kliniczny nie jest oczywisty. Wynik urodynamiki potrafi rozstrzygnąć, czy problem wynika głównie z nadreaktywności pęcherza, osłabienia zwieracza, przeszkody w odpływie moczu czy zaburzeń opróżniania. To z kolei wpływa na wybór między leczeniem zachowawczym, farmakoterapią, rehabilitacją dna miednicy a zabiegiem operacyjnym.
Praktycznie rzecz biorąc, dobrze wykonane badanie oszczędza zgadywania. Zamiast leczyć sam objaw, lekarz może dopasować terapię do mechanizmu problemu. To szczególnie ważne u osób po operacjach, przy pęcherzu neurogennym, przy wieloletnich dolegliwościach i wtedy, gdy wcześniejsze leczenie nie dało jasnej poprawy.
Jeśli mam zostawić jedną rzecz najważniejszą, to tę: urodynamika nie jest testem „na wszelki wypadek”, ale narzędziem do doprecyzowania diagnozy tam, gdzie zwykła ocena nie wystarcza. Właśnie dlatego najlepiej sprawdza się nie jako pierwszy odruch, lecz jako świadomy krok w diagnostyce pęcherza i nietrzymania moczu.