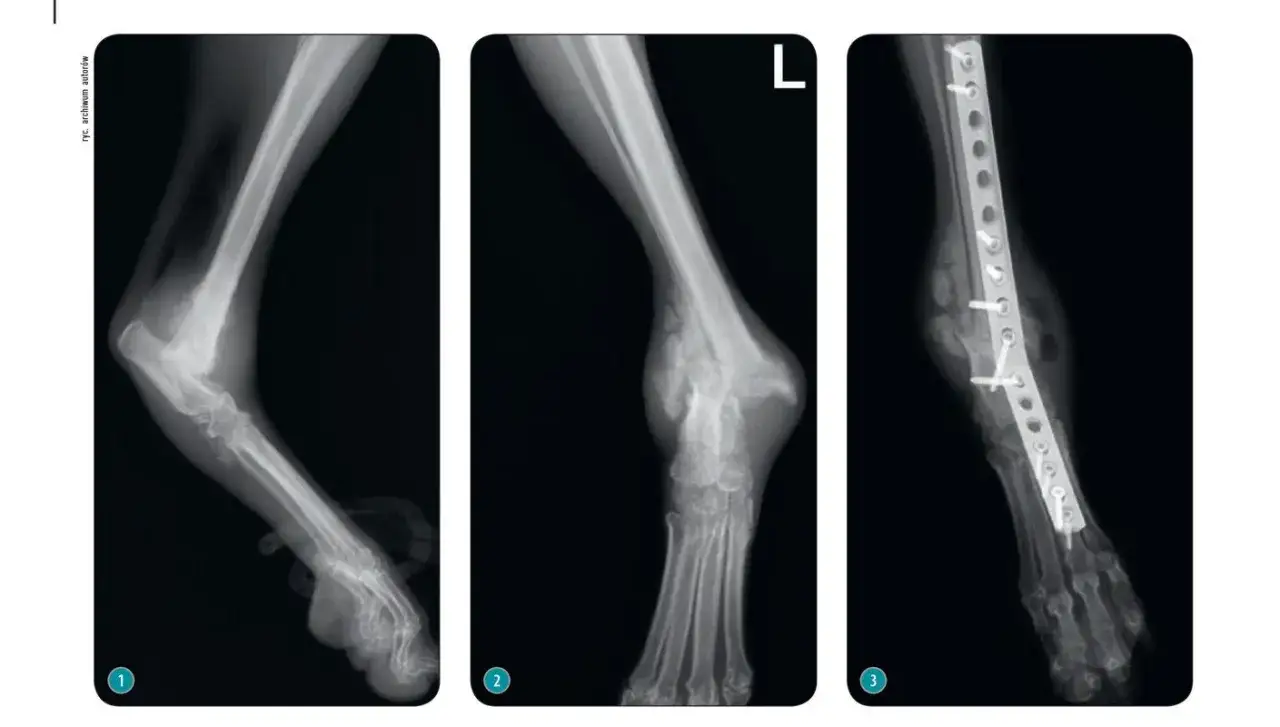
W przypadku zaawansowanego bólu, sztywności i niestabilności stawu skokowego czasem nie wystarcza już ani rehabilitacja, ani orteza, ani kolejne zastrzyki. Operacyjne usztywnienie stawu skokowego, czyli artrodeza, ma wtedy jeden cel: odjąć ból i przywrócić stabilne podparcie, nawet jeśli ceną jest utrata ruchu w tym stawie. To tekst dla osób, które chcą zrozumieć, kiedy taki zabieg ma sens, jak wygląda rekonwalescencja i czego realnie spodziewać się po operacji.
Najważniejsze informacje, które warto znać przed decyzją o zabiegu
- Artrodeza łączy kości w jeden stabilny blok, dlatego zwykle zmniejsza ból, ale znosi ruch w stawie.
- Zabieg rozważa się najczęściej przy zaawansowanych zmianach pourazowych lub zapalnych, gdy leczenie zachowawcze nie pomaga.
- Po operacji zwykle trzeba liczyć się z co najmniej 6 tygodniami bez pełnego obciążania kończyny.
- Pełna rekonwalescencja trwa zazwyczaj kilka miesięcy, a nie kilka tygodni.
- Palenie, niewyrównana cukrzyca, osteoporoza i otyłość zwiększają ryzyko problemów z gojeniem.
- Rehabilitacja po zabiegu jest ważna nie tylko dla chodu, ale też dla ochrony kolana, biodra i sąsiednich stawów stopy.
Kiedy usztywnienie stawu skokowego ma sens
W praktyce patrzę na ten zabieg jak na zmianę celu leczenia. Na wcześniejszym etapie próbuje się ratować ruch, ale kiedy staw jest już zniszczony, priorytetem staje się stabilność i wyciszenie bólu. Najczęściej chodzi o sytuacje, w których ból utrudnia chodzenie po płaskim terenie, schodach, a czasem nawet spokojne stanie w miejscu.
Najczęstsze sytuacje, w których ortopeda bierze artrodezę pod uwagę, to:
- zaawansowana choroba zwyrodnieniowa po dawnych urazach, złamaniach lub skręceniach,
- reumatoidalne zapalenie stawów i inne choroby zapalne niszczące chrząstkę,
- duża deformacja ustawienia stawu, która zmienia sposób chodzenia,
- przewlekła niestabilność i ból, mimo dobrze prowadzonego leczenia zachowawczego,
- sytuacja, w której dalsza fizjoterapia, ortezy i leki już nie dają sensownej poprawy.
To nie jest zabieg „na wszelki wypadek”. Jeśli staw nadal zachowuje sporą ruchomość, a ból da się kontrolować inaczej, zwykle szuka się mniej radykalnego rozwiązania. Z tej sekcji naturalnie przechodzę do pytania, jak lekarz ocenia, czy pacjent rzeczywiście kwalifikuje się do operacji.
Jak lekarz kwalifikuje do zabiegu
Decyzja o artrodezie nie zapada tylko na podstawie opisu bólu. Ortopeda patrzy na całość: obraz stawu, ustawienie kończyny, jakość kości, choroby towarzyszące i to, czy pacjent ma realną szansę dobrze się wygoić. W polskich realiach bardzo często oznacza to najpierw próbę leczenia zachowawczego, a dopiero potem rozmowę o operacji.
Najczęściej sprawdza się kilka rzeczy równocześnie:
| Co jest oceniane | Dlaczego ma znaczenie |
|---|---|
| RTG, czasem tomografia | Pokazują stopień zniszczenia stawu, ustawienie kości i zakres deformacji. |
| Poziom bólu i ograniczenia w chodzeniu | Pomagają ocenić, czy problem faktycznie uzasadnia zabieg o tak dużej „cenie funkcjonalnej”. |
| Jakość kości | Słabsza kość trudniej utrzymuje implanty i wolniej się zrasta. |
| Cukrzyca, palenie, nadwaga | Te czynniki podnoszą ryzyko infekcji, braku zrostu i problemów z raną. |
| Oczekiwania pacjenta | To ważne, bo po artrodezie nie wraca pełna ruchomość, tylko stabilny chód i mniejszy ból. |
Najbardziej uczciwa rozmowa przed zabiegiem brzmi: czy chcemy zachować ruch za wszelką cenę, czy raczej przyjąć trwałe usztywnienie, bo obecny staw już nie daje normalnego funkcjonowania. Jeśli lekarz uzna, że kość, ustawienie i stan ogólny na to pozwalają, przechodzi się do planowania techniki operacyjnej.

Jak wygląda zabieg i czym różnią się techniki
Sam zabieg polega na usunięciu zniszczonej chrząstki i przygotowaniu powierzchni kostnych tak, aby mogły się ze sobą zrosnąć. Chirurg ustawia staw w możliwie najbardziej funkcjonalnym położeniu, a potem stabilizuje go śrubami, płytkami, drutami albo innymi elementami zespalającymi. W niektórych przypadkach dodaje się przeszczep kostny, jeśli potrzeba „wspomóc” zrost.
Technika bywa otwarta albo małoinwazyjna. Ta druga oznacza zwykle mniejsze cięcie i delikatniejsze operowanie tkanek, ale nie każdy przypadek się do niej kwalifikuje. To ważne, bo nie ma tu jednego uniwersalnego rozwiązania: inaczej planuje się zabieg u osoby z dużą deformacją, a inaczej u pacjenta z głównie bólem po urazie i jeszcze w miarę zachowaną osiowością stawu.
W uproszczeniu sama operacja ma trzy etapy: przygotowanie kości, ustawienie ich w odpowiedniej pozycji i stabilne zespolenie. Czas trwania zależy od złożoności przypadku, ale pacjent powinien być przygotowany na to, że to zabieg w pełnym sensie ortopedyczny, a nie krótka procedura „na szybko”. Potem zaczyna się równie ważny etap, czyli gojenie i odzyskiwanie sprawności.
Jak przebiega powrót do chodzenia i rehabilitacja
To chyba najważniejsza część całego procesu, bo wiele osób zakłada, że po operacji problem kończy się w dniu wypisu. W rzeczywistości dopiero wtedy zaczyna się praca, która decyduje o wyniku. Po zabiegu noga jest zwykle uniesiona i unieruchomiona w gipsie, szynie albo bucie, a przez pierwsze tygodnie trzeba bardzo pilnować odciążania.
Najczęściej rekonwalescencję dzieli się na kilka faz:
| Okres | Co zwykle się dzieje | Na co trzeba uważać |
|---|---|---|
| 0-6 tygodni | Brak pełnego obciążania, chodzenie o kulach lub z balkonikiem, kontrola rany i obrzęku. | Nie testować stawu „na własną rękę” i nie przyspieszać obciążania bez zgody lekarza. |
| 6-12 tygodni | Stopniowe wprowadzanie częściowego obciążania, jeśli obraz gojenia na to pozwala. | Obrzęk, sztywność i osłabienie mięśni nadal są normalne. |
| 3-12 miesięcy | Adaptacja chodu, poprawa siły, równowagi i tolerancji wysiłku. | Pełna sprawność wraca wolniej niż sam zrost kostny. |
W praktyce pacjent często pozostaje w szpitalu krótko, zwykle 1-2 dni, a pełny zrost kostny bywa oceniany po około 12 tygodniach. To jednak nie oznacza jeszcze końca rehabilitacji. Duża część pracy dotyczy nauki chodu, kontroli obrzęku, wzmacniania mięśni łydki, uda i pośladków oraz odzyskiwania równowagi.
Najlepiej sprawdzają się tu proste, konsekwentne rzeczy: uniesienie kończyny, stosowanie się do zaleceń dotyczących obciążania, ćwiczenia zalecone przez fizjoterapeutę i cierpliwe wracanie do aktywności. Po wygojeniu dobrze tolerowane są zwykle spacery, jazda na rowerze czy pływanie, a bieganie i skoki częściej zostają poza planem. To prowadzi wprost do pytania o ograniczenia i ryzyko, których nie wolno bagatelizować.
Jakie ryzyko trzeba realnie wziąć pod uwagę
Najuczciwiej powiedzieć, że artrodeza dobrze porządkuje ból, ale nie jest zabiegiem bez kosztów biologicznych. Ruch w stawie znika, a sąsiednie stawy przejmują część pracy. U wielu osób pozwala to funkcjonować dużo lepiej niż przed operacją, ale z czasem może zwiększać obciążenie śródstopia, stawu skokowo-piętowego albo kolana po tej samej stronie.
Najważniejsze możliwe problemy po zabiegu to:
- brak pełnego zrostu kości,
- nieprawidłowe ustawienie zespolenia, które zmienia sposób chodzenia,
- zakażenie rany lub głębiej położonych tkanek,
- zakrzepica i inne powikłania unieruchomienia,
- ból lub sztywność w sąsiednich stawach,
- problem z implantami, jeśli kość nie trzyma ich stabilnie.
Szczególną ostrożność zachowuję zawsze u osób palących, z niewyrównaną cukrzycą, otyłością, osteoporozą albo neuropatią. To nie są drobiazgi. Nikotyna i słabsza jakość kości realnie utrudniają gojenie, a źle kontrolowana glikemia zwiększa ryzyko infekcji i problemów z raną. Jeśli pacjent ma wpływ na którykolwiek z tych czynników, warto je poprawiać jeszcze przed operacją.
W tej części najważniejsze jest jedno: zabieg może bardzo pomóc, ale tylko wtedy, gdy ryzyko jest dobrze ocenione i pacjent wie, że „udana operacja” nadal wymaga mądrego prowadzenia pooperacyjnego. To naturalnie prowadzi do porównania z innymi opcjami leczenia.
Artrodeza, endoproteza czy leczenie zachowawcze
W praktyce wybór nie polega na tym, co brzmi nowocześniej, tylko co jest najbardziej rozsądne dla konkretnego stawu. U części pacjentów najlepsza będzie artrodeza, u innych endoproteza, a u jeszcze innych nadal warto zostać przy leczeniu zachowawczym. Kluczowe są: wiek, stopień zniszczenia stawu, ustawienie kości, jakość kości i oczekiwania wobec aktywności.
| Opcja | Kiedy ma sens | Plusy | Minusy |
|---|---|---|---|
| Artrodeza | Gdy staw jest bardzo zniszczony, bolesny i niestabilny, a celem jest przede wszystkim ulga w bólu. | Duża stabilność, często wyraźne zmniejszenie bólu, przewidywalny efekt. | Brak ruchu w stawie i większe obciążenie sąsiednich stawów. |
| Endoproteza | Gdy ważne jest zachowanie ruchomości, a warunki kostne i deformacja na to pozwalają. | Większy zakres ruchu niż po usztywnieniu. | Trudniejsza kwalifikacja i większe znaczenie późniejszej trwałości implantu. |
| Leczenie zachowawcze | W wcześniejszych stadiach choroby lub wtedy, gdy operacja ma być jeszcze odłożona. | Bez cięcia i bez zrostu, można testować różne formy odciążenia. | Nie cofa zniszczenia stawu, zwykle tylko łagodzi objawy. |
Z mojego punktu widzenia najważniejsze pytanie brzmi nie „która metoda jest najlepsza”, lecz „która jest najbardziej realistyczna dla tej osoby i tego stawu”. Jeśli ruch w stawie skokowym jest już bardziej źródłem bólu niż korzyścią, artrodeza bywa bardzo dobrym rozwiązaniem. Jeśli jednak priorytetem jest zachowanie zakresu ruchu i warunki anatomiczne są sprzyjające, lekarz może skierować rozmowę w stronę endoprotezy. Zostaje jeszcze ostatnia rzecz, o której pacjenci często myślą za późno: organizacja pierwszych tygodni po zabiegu.
Jak przygotować dom i codzienność na pierwsze tygodnie po operacji
Im lepiej przygotowany dom, tym mniej frustracji po powrocie ze szpitala. To banalne, ale bardzo praktyczne. Po operacji liczy się nie heroizm, tylko logistyka: rzeczy powinny być pod ręką, a przemieszczanie się po mieszkaniu ma być bezpieczne i możliwie proste.
- Usuń luźne dywaniki, kable i wszystko, o co łatwo zahaczyć kulą lub chodzikiem.
- Zorganizuj sobie miejsce do spania i odpoczynku na jednym poziomie, jeśli schody są problemem.
- Przygotuj poduszki lub podnóżek do uniesienia nogi.
- Zadbaj o krzesło z twardym siedziskiem i stabilnymi podłokietnikami.
- Ustal wcześniej pomoc przy zakupach, transporcie i domowych obowiązkach.
- Nie planuj prowadzenia auta ani pracy wymagającej stania, dopóki nie dostaniesz zgody lekarza.
- Trzymaj się zaleceń dotyczących rany, obciążania i kontroli obrzęku, nawet jeśli czujesz się już „zaskakująco dobrze”.
Jeśli miałbym zostawić jedną myśl na koniec, byłaby prosta: po takim zabiegu nie wygrywa ten, kto najszybciej zacznie chodzić, tylko ten, kto najrozsądniej przejdzie przez pierwsze miesiące gojenia. Właśnie wtedy decyduje się, czy artrodeza da stabilny, mniej bolesny chód na lata, czy tylko kolejną serię problemów do rozwiązania.